Transplantation
Zwischen Anspruch und Wirklichkeit: Warum das deutsche Transplantationsregister (TxR) seinen Zielen hinterherläuft
Otto, G; Budde, K; Bara, C; Arns, W; Gottlieb, J
13. Juni 2025 · 9 Min. Lesezeit
DIATRA 2-2025
A
Als Paragraph 15, der den Text des Transplantationsregistergesetzes enthält, ins deutsche Transplantationsgesetz (TPG)1 aufgenommen wurde und am 1.11.2016 in Kraft trat, kam Hoffnung auf: Nun könnte bald eine umfangreiche und präzise Sammlung transplantationsmedizinischer Daten vorliegen, auf deren Grundlage es gelänge, immer wieder diskutierte Probleme anzugehen:
- Wie verteilen wir die in Deutschland knappen Transplantate?
- Wer muss ein ideales Organ erhalten und wer kommt auch mit einem mäßig guten zurecht?
- Bei welchen Patienten ist die Transplantation und bei welchen ist die Fortsetzung der Dialyse sinnvoller?
- Welcher Patient ist dringlich und welcher kann warten, ohne großes Risiko einzugehen?
- Wie lassen sich Sofort- und Langzeitfunktion eines Transplantats verbessern?
Die Beantwortung solcher Fragen setzt Analysen großer Patientenzahlen voraus. Also wurde beschlossen, Daten dreier für das Transplantationsgeschehen wichtiger Institutionen zusammenzuführen: von Eurotransplant (ET), dem Institut für Qualität und Transparenz im Gesundheitswesen (IQTIG) und der Deutschen Stiftung Organtransplantation (DSO). Daten von 2006-2016 wurden als sog. Altdaten zusammengefasst, für die keine weitere Datenpflege vorgesehen ist. Ab 1.1.2017 bis 2020 wurden sog. Neudaten in einem Modus erhoben, der als Testphase dem endgültigen Vorgehen vorangestellt wurde. Dabei waren lt. Gesetz in die Datenlieferung auch Transplantationszentren und Nachsorgeeinrichtungen einzubeziehen. Seit 2021 erfolgt die Datenerfassung nun im endgültigen Modus. Bisher sind seit 2021 erhobene Daten noch nicht verfügbar.
Wir haben Datenzugriff bei der Geschäftsstelle des Registers2 beantragt und nach umfangreichen Analysen der Alt- (2006-2016) und Neudaten (2017-2020) folgende Mängel beschrieben3,4:
- Ungenaue Datensatzbeschreibung und Beschreibung/Benennung der Spalteninhalte
- Unvollständigkeit der in thematisch verwandten Elementen enthaltenen Patienten
- Falsche Einträge im TxR (z.B. Acceptable-Mismatch-Programm)
- Redundanz der Daten/der Einträge (ET vs. IQTIG) mit Diskrepanzen
- Mangelhafte Verknüpfbarkeit von Daten verschiedener Elemente
Diesen Mängeln wird im vorliegenden Artikel nicht weiter nachgegangen. Es sollen vielmehr anhand der Neudaten jene fundamentalen Hürden aufgezeigt werde, die das Vorhaben TxR ernsthaft gefährden: die defizitäre Datenlieferung, die mangelnde Fortschreibung des TxR sowie das Verbot der Datenaufnahme ohne ausdrückliche Zustimmung der Patienten.
Datenlieferung
Die Datenlieferung ist nach einer Verfahrensordnung der Bundesärztekammer geregelt5: Klardaten, also Daten mit eindeutiger Personenidentifizierung, werden von den 3 Lieferanten an die Vertrauensstelle geschickt, dort pseudonymisiert und danach ans Register geliefert (Abbildung 1).
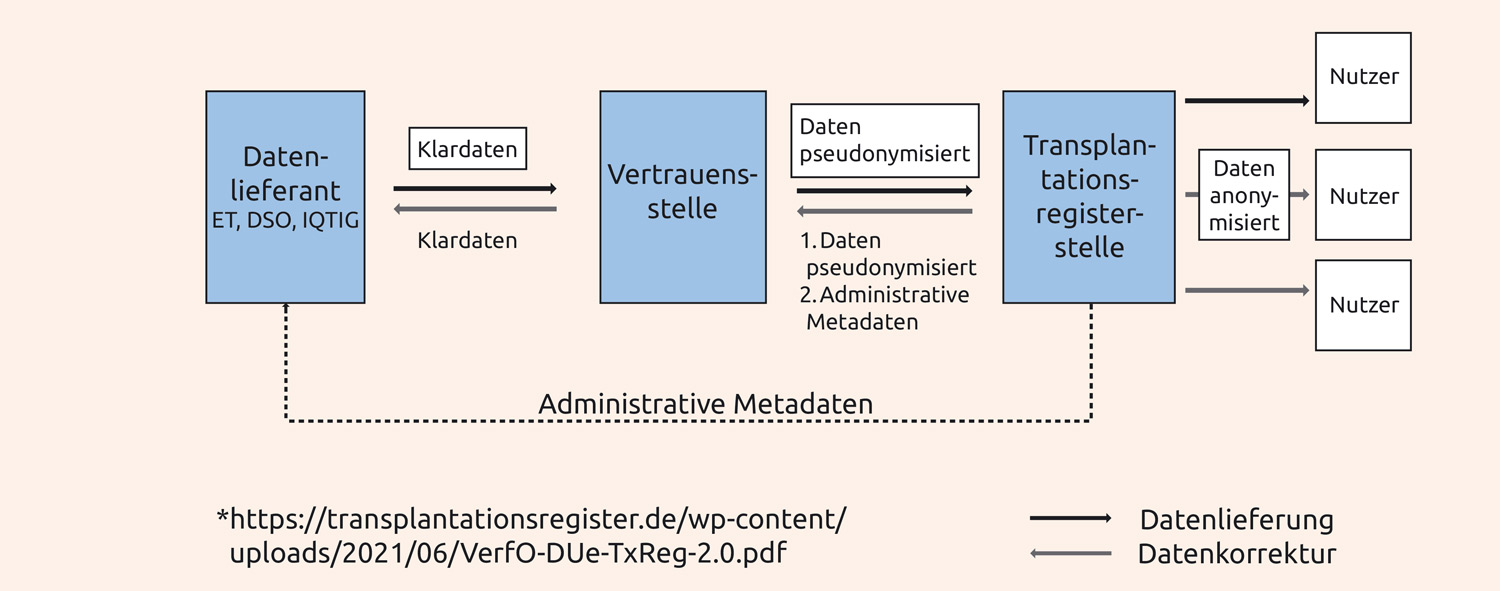
Abbildung 1: Schema zur Erfassung transplantationsmedizinischer Daten von Eurotransplant (ET), dem Institut für Qualität und Transparenz im Gesundheitswesen (IQTIG) und der Deutschen Stiftung Organtransplantation (DSO) gemäß §§ 15a bis 15h Transplantationsgesetz. (Otto, Budde, Bara, Arns, Gottlieb)
In der sog. Registerstelle werden die Daten entsprechend der gesetzlichen Vorgabe anonymisiert und so gespeichert. Das Register liefert an Nutzer selbstverständlich nur diese anonymisierten Daten. Der Registerstelle obliegt die Validierung der Daten, wobei fehlerhafte Übermittlungen erkannt, entanonymisiert, über die Vertrauensstelle an die Lieferanten zurückgeschickt und berichtigt werden müssen.
Die von ET, IQTIG und der DSO überlieferten Daten werden bei Speicherung und Nutzung in thematische Elemente (Datenblätter) unterteilt6,7. Bei der Nierentransplantation sind es ca. 40 Elemente, aus denen der für die jeweilige Fragestellung benötigte Datensatz zusammengestellt werden muss.
Während es bei den Daten der DSO, also zu Spendern und Organentnahme, keine Beanstandungen gibt, enthalten die gelieferten Daten von ET und dem IQTIG nicht nur Fehler, widersprüchliche Angaben und Lücken, sondern auch weitgehend unterschiedliche Patienten, obwohl der zu erfassende Zeitraum (2017-2020) identisch ist (Abbildung 2). Es ist unverständlich, warum diese Diskrepanzen von der Registerstelle akzeptiert werden.
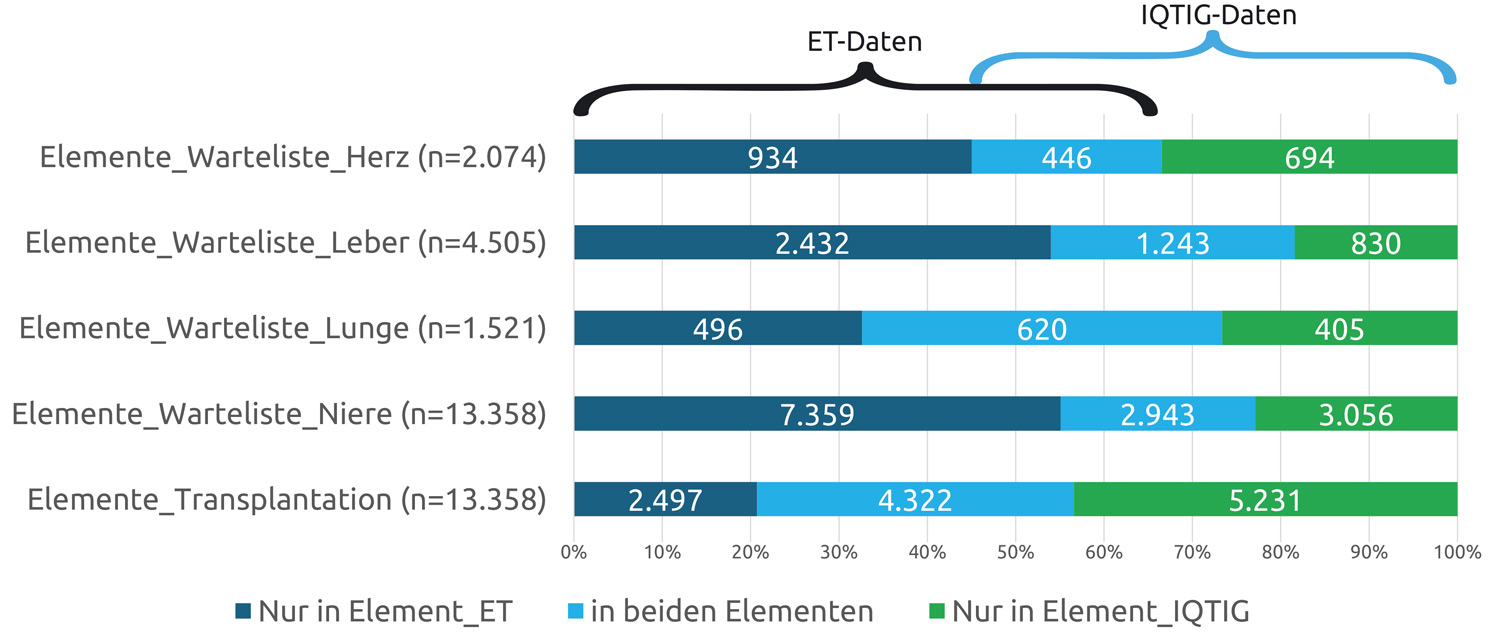
Abbildung 2: Vergleich der Patienten in parallel existierenden Datensätzen von Eurotransplant (ET) und dem Institut für Qualitätssicherung und Transparenz im Gesundheitswesen (IQTIG) der Elemente (Datenblätter) Warteliste Herz, Leber, Lunge, Niere und Transplantation. (Otto, Budde, Bara, Arns, Gottlieb)
So sind bei der Nierentransplantation im Zeitraum 2017-2020 von ET und dem IQTIG zusammen 13.358 Datensätze geliefert worden, wobei es sich nur in 22 % (n = 2.943) um identische Patienten handelt (blauer Teil der Balken). Damit müssen Analysen der Daten beider Lieferanten zu unterschiedlichen Ergebnissen führen. Die Entscheidung für ET oder IQTIG ist dem Nutzer überlassen.
Fortschreibung des Registers
ET verfügt über weitgehend lückenlose Daten eines jeden Patienten zum Verlauf und zu Ereignissen während der Wartezeit. Die Erfassung von Ereignissen nach Transplantation ist jedoch nicht Aufgabe von ET, so dass die Zentren nur teilweise Nachsorgedaten melden. Eine Berechnung der Überlebenszeit aus ET-Daten ist daher sehr fragwürdig. Beim IQTIG ist die umgekehrte Situation zu erwarten: kaum Wartelistendaten, dafür aber komplette Nachsorgedaten, auch wenn diese nur bis zum dritten Jahr reichen. In den Lieferungen des IQTIG sind jedoch Angaben zur Überlebenszeit unerklärlicherweise ausgesprochen spärlich.
Das Follow-up-Element von ET enthält bei der Nierentransplantation 2.233 Patienten. Bei 1.780 (80 %) Patienten erlauben die vorhandenen Daten eine Berechnung des Überlebens, wobei jedoch 965 Patienten fehlen, die laut Wartelisten-Element transplantiert wurden. Die Nachsorge-Datei von IQTIG enthält 8.092 Patienten mit 4.573 (57 %) für die Überlebensberechnung geeigneten Angaben. Das aus ET- und IQTIG-Daten resultierende 3-Jahres-Überleben (Abbildung 3) ist bei der Nierentransplantation nur geringfügig (2,7 %), bei anderen Organen jedoch erheblich unterschiedlich (Lungentransplantation 20 %4). Die Abbildung 3A weist die Überlebenszeiten bis zu 14 Jahren aus, was nur auf falsch eingeschlossene Patienten oder fehlerhafte Angaben zurückgeführt werden kann.
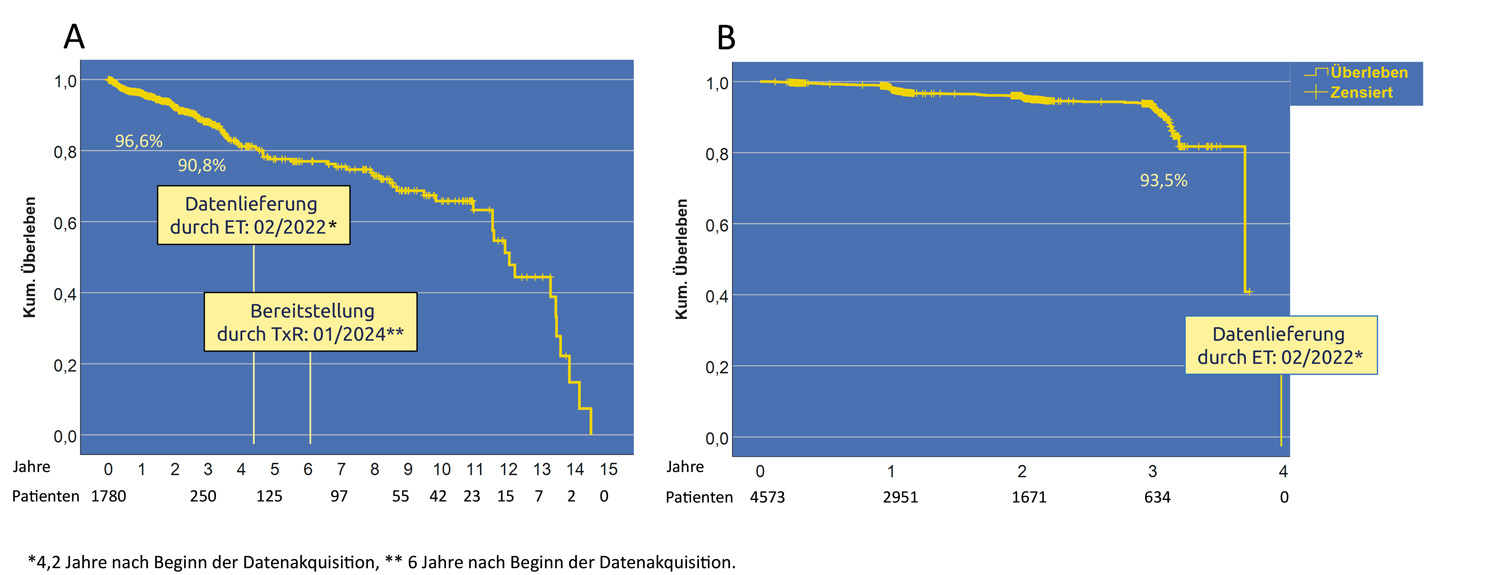
Abbildung 3A und B: Kaplan-Meier-Überleben aus den Follow-up-Elementen von ET (3A) und vom IQTIG (3B). Besonders in den ET-Daten müssen für den Zeitraum unzutreffende Patienten enthalten sein, da das maximale Überleben nur 6 Jahre betragen kann. Die Abbildung zeigt zudem, dass nach Datenlieferung keine weiteren Einträge durch die Registerstelle erfolgten (s. auch Text)* 7. (Otto, Budde, Bara, Arns, Gottlieb)
Bei Patienten aus 4 Jahren (n = 1780), die sich bei ET zum Zeitpunkt 0 im Register befinden, und einer Sterberate von ca. 10 %, müssten nach 3 Jahren über 1.500 Patienten erfasst sein und nicht 250. Nachsorgedaten wurden al-so von ET unvollständig, danach vom TxR gar nicht erfasst, womit weder 3-Jahres-Überleben noch Langzeitüberleben errechnet werden können. Das zeigt auch das Fehlen von Fortschreibe-Daten in Abbildung 3B nach ursprünglicher Datenlieferung durch das IQTIG (02/20227). Transplantationszentren und Nachsorgende wurden somit bisher nicht zur Datenlieferung verpflichtet.
Vollständigkeit des Registers
Ein weiteres Problem, das das Register geradezu unbrauchbar macht, ist die gesetzlich verpflichtende Zustimmung der Patienten zur Datenspeicherung im Register. Manche Patienten lehnen die Aufnahme ihrer Daten ab, andere werden gar nicht gefragt, weil die Patienten zu krank sind oder einfach, weil es im Zentrum vergessen wurde. Eine Unvollständigkeit des Register-Datensatzes führt zu Verwerfungen der Verhältnisse von verstorbenen zu transplantierten Patienten.
So erhielten nach der Eurotransplant-Statistik 8.254 Patienten von 2017-2020 eine Nierentransplantation, 832 Patienten wurden wegen eines zu schlechten Allgemeinzustandes von der Liste genommen und 1779 verstarben auf der Warteliste8 (Abbildung 4). Bei allen drei Rubriken enthält das Register eine deutlich geringere Zahl von Patienten (3.198, 289, 310). Das Verhältnis „Verstorben“ : „zu schlechter Zustand“ : „Transplantiert“ wird dadurch gravierend verformt. Nach ET-Angaben, also in der Realität, lauten die Verhältniszahlen 1 : 0,9 : 4,7, im Register 1 : 0,4 : 10,3.
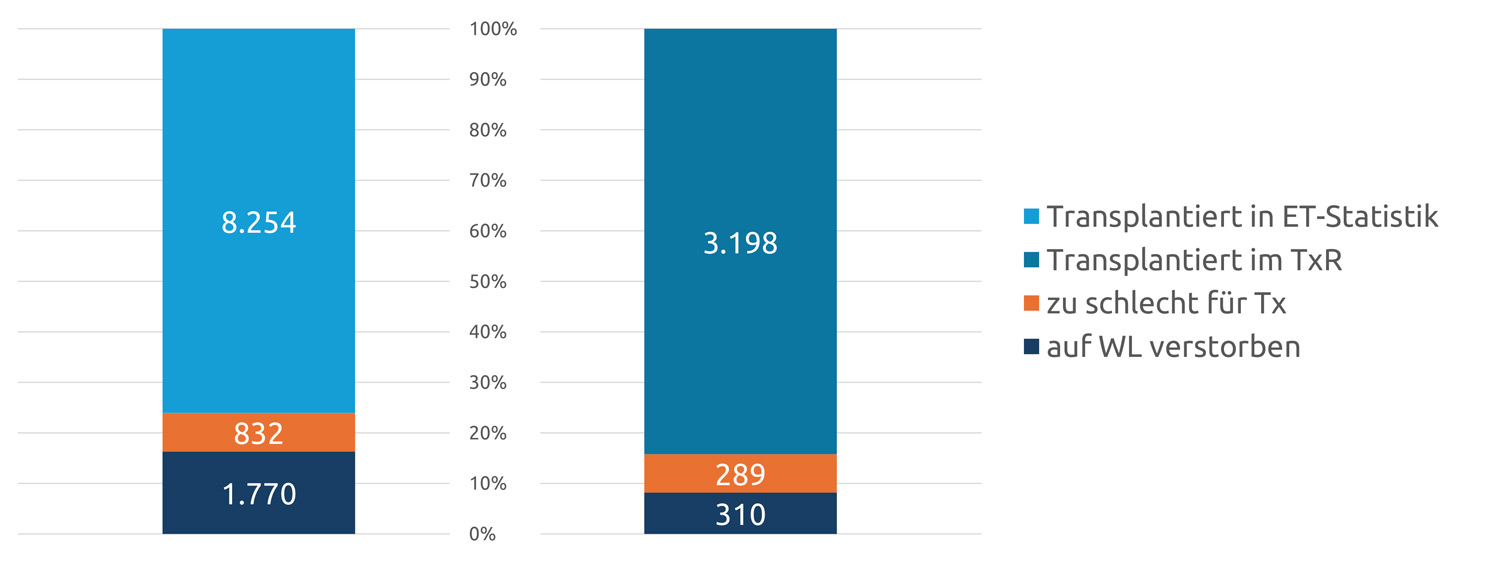
Abbildung 4: Patientenzahlen von Eurotransplant (Statistics Report Library) gegenüber Transplantationsregister; Vergleich von transplantierten, auf der Warteliste verstorbenen und für die Transplantation nicht geeigneten Nierenpatienten 2017-2020. Das Register enthält lediglich 3.797 der in der ET-Statistik enthaltenen 10.856 Patienten. (Otto, Budde, Bara, Arns, Gottlieb)
Da Dringlichkeit und Erfolgsaussicht einer Transplantation anhand eines so deformierten Datensatzes nie realistisch beurteilt werden können, setzt die Aufnahme aller Patienten ins Register den Verzicht auf eine verpflichtende Zustimmung voraus. Die anonymisierte Aufnahme personenidentifizierender Daten ins Register erschwert zudem deren Erfassung, Validierung und Korrektur ganz wesentlich. Hier ist Vereinfachung zu fordern. Dass personenbezogene Klardaten im Register nicht Nutzern verfügbar sein dürfen, ist selbstverständlich.
Diese Voraussetzungen sind unter anderem in den USA seit 1987 umgesetzt9. Viele sich aus deren Register ergebende wissenschaftliche Aussagen und Schlussfolgerungen haben wir Deutschland übergestülpt. Diese Praxis ist jedoch bei gravierend unterschiedlicher Organspende, höherer Lebendspende sowie nicht vergleichbaren Dialysebedingungen äußerst fragwürdig.
Schlussfolgerungen
Jeder der drei zentralen Mängel macht das Transplantationsregister derzeit unbrauchbar. Neben einer kritischen Analyse der Informations- und Bearbeitungsanforderungen bedarf es daher grundlegender Reformen, die über die Zuständigkeiten des Registerbetreibers hinausgehen.
- Optimierung der Datenerhebung: Priorisierung der Transplantationszentren und kooperierender Einrichtungen als primäre Datenquellen (Vermeidung von Doppelerfassung und Sicherstellung der Fortschreibung). Institutionen wie ET, IQTIG, DSO und serologische Labore liefern nur aufgabenspezifische Daten.
- Technologische Infrastruktur: Bereitstellung geeigneter IT-Voraussetzungen wie Software und Schnittstellenmanagement.
- Rechtsrahmen: Abschaffung der Zustimmungspflicht bei der Datenerhebung und Nutzung nicht-anonymisierter Daten für Erfassung und Validierung.
Ein Transplantationsregister muss den Ansprüchen von Patienten und Öffentlichkeit auf wissenschaftliche Evidenz und Transparenz in der Transplantationsmedizin Rechnung tragen. Die bisherigen Versäumnisse bei der Etablierung solcher Voraussetzungen sind nicht nachholbar und bedeuten, dass uns über weitere Jahre kein effizientes Register zur Verfügung steht.
Referenzen
- Gesetz über die Spende, Entnahme und Übertragung von Organen und Geweben. https://www.gesetze-im-internet.de/tpg BJNR263100997.html (Zugriff am 23.03.2025)
- Das nationale Transplantationsregister. https://transplantations-register.de (Zugriff am 23.03.2025)
- Otto G, Budde K, Bara C et al. Das Deutsche Transplantationsregister – eine Analyse der Altdaten 2006–2016. Das Gesundheitswesen; doi:10.1055/a-2251-5627
- Otto G, Budde K, Bara C, Gottlieb J. Unzureichende Datenqualität der Neudaten 2017–2020 des deutschen Transplantationsregisters. Dtsch Med Wochenschr. 2024 Sep; 149: e76–e83. German. Published online 2024 Jul 26. doi: 10.1055/a-2347-3975
- Verfahrensordnung für die Datenübermittlung gemäß §§ 15a bis 15h TPG an und durch das Transplantationsregister (VerfO-DÜ-TxReg). https://transplantations-register.de/wp-content/uploads/2021/06/VerfO-DUe-TxReg-2.0.pdf (Zugriff am 23.03.2025)
- Bundeseinheitlicher Datensatz 2017-2020. https://transplantations-register.de/wp-content/uploads/2022/01/20220120_TxReg_BED_v2020.1_DSB.pdf Zugriff am 23.03.2025)
- Datenvalidierungsbericht – Transplantationsmedizinische Daten 2017 bis 2020; https://transplantations-register.de/wp-content/uploads/2023/07/20230710_GFL_TxReg_Datenvalidierungsbericht_Neudaten_V1.2.pdf (Zugriff am 23.03.2025)
- Eurotransplant Statistics Report Library. Waiting list removals in Germany, by year, by organ, by reason. https://statistics.eurotransplant.org/index.php?[...] (Zugriff am 23.03.2025)
- Leppke S, Leighton T, Zaun D, et al. Scientific Registry of Transplant Recipients: Collecting, analyzing, and reporting data on transplantation in the United States. Transplantation Reviews 27 (2013) 50–56; doi:10.1016/j.trre.2013.01.002
Institutionen der Autoren
- Otto, G.: Ehem. Abteilung für Transplantations- und Hepatobiliäre Chirurgie, Universitätsmedizin Mainz
- Budde, K.: Medizinische Klinik mit Schwerpunkt Nephrologie und Internistische Intensivmedizin, Charité – Universitätsmedizin, Berlin
- Bara, C.: Klinik für Herz-, Thorax- und Gefäßchirurgie, Herzzentrum, Universitätsmedizin Göttingen
- Arns, W.: Abteilung für Nephrologie und Transplantation, I. Medizinischen Klinik, Klinikum Köln-Merheim
- Gottlieb, J.: Klinik für Pneumologie und Infektiologie, Medizinische Hochschule Hannover